Υποσχόμενα αποτελέσματα από CAR-T κύτταρα κατά του γλοιοβλαστώματος
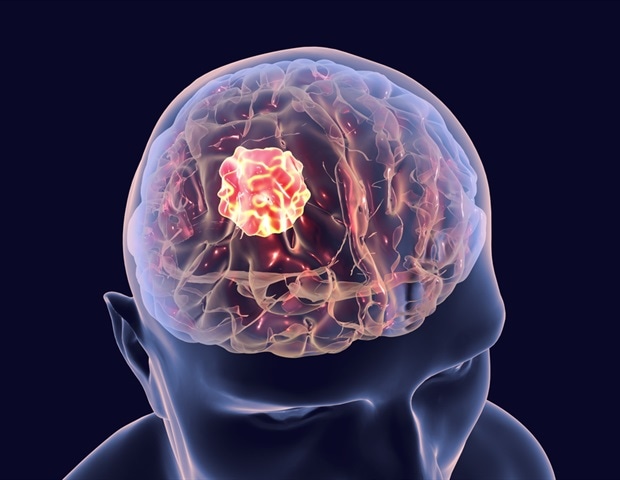
Με ποσοστό επιβίωσης πέντε ετών κάτω από 5%, το γλοιοβλάστωμα θεωρείται μία από τις πιο επιθετικές μορφές καρκίνου του εγκεφάλου. Μέχρι σήμερα, οι διαθέσιμες θεραπείες, συμπεριλαμβανομένης της ανοσοθεραπείας, έχουν αποδειχθεί απογοητευτικές. Ωστόσο, μια νέα προσέγγιση που χρησιμοποιεί CAR-T κύτταρα, δηλαδή γενετικά τροποποιημένα ανοσοκύτταρα που κατασκευάζονται στο εργαστήριο, υπόσχεται να αλλάξει τα δεδομένα. Ένας ερευνητικός ομάδας από το Πανεπιστήμιο της Γενεύης (UNIGE) και το Γενικό Νοσοκομείο της Γενεύης (HUG) ανέπτυξε CAR-T κύτταρα ικανά να αναγνωρίζουν και να καταστρέφουν τα κύτταρα του γλοιοβλαστώματος, ανοίγοντας το δρόμο για κλινικές δοκιμές σε ανθρώπους. Τα αποτελέσματα της έρευνας δημοσιεύθηκαν στο Journal for ImmunoTherapy of Cancer.
Η πρόκληση του γλοιοβλαστώματος
Το γλοιοβλάστωμα εμφανίζεται ως μια μάζα στον εγκέφαλο, η οποία περιλαμβάνει καρκινικά κύτταρα αλλά και άλλους τύπους κυττάρων. Όπως εξηγεί η Valérie Dutoit, ερευνήτρια στο Τμήμα Ιατρικής και στο Κέντρο Μεταφραστικής Έρευνας στην Ογκο-Αιματολογία (CRTOH) της Σχολής Ιατρικής του UNIGE, το γλοιοβλάστωμα είναι μοναδικό διότι περιέχει πολύ λίγα Τ κύτταρα, τα οποία είναι ικανά να αναγνωρίζουν και να καταστρέφουν τα καρκινικά κύτταρα. Αυτός είναι και ο λόγος που το γλοιοβλάστωμα δεν ανταποκρίνεται στις τυπικές ανοσοθεραπείες, όπως συμβαίνει με το μελάνωμα ή κάποιους καρκίνους του πνεύμονα.
Η καινοτομία των CAR-T κυττάρων
Η διαδικασία παραγωγής CAR-T κυττάρων περιλαμβάνει τη λήψη Τ κυττάρων από το αίμα του ασθενούς, την τροποποίησή τους στο εργαστήριο ώστε να μπορούν να αναγνωρίζουν και να καταστρέφουν τα καρκινικά κύτταρα και, στη συνέχεια, την επαναχρησιμοποίηση τους στον ασθενή. Ο Denis Migliorini, καθηγητής στο Τμήμα Ιατρικής και επικεφαλής της μονάδας νευρο-ογκολογίας στο HUG, επισημαίνει ότι η πρόκληση είναι να εντοπιστούν συγκεκριμένες πρωτεΐνες που μπορούν να στοχευθούν από τα Τ κύτταρα χωρίς να βλάπτονται τα υγιή κύτταρα, κάτι που είναι ιδιαίτερα περίπλοκο στο γλοιοβλάστωμα λόγω της υψηλής κυτταρικής ετερογένειας.
Μέχρι στιγμής, η ερευνητική ομάδα έχει εντοπίσει έναν σημαντικό στόχο, τον δείκτη PTPRZ1, ο οποίος βρίσκεται στην επιφάνεια ορισμένων καρκινικών κυττάρων. Ωστόσο, η επίθεση σε έναν μόνο στόχο δεν είναι επαρκής για να αποτραπεί ο κίνδυνος υποτροπής. Γι’ αυτό, η ομάδα προσθέτει έναν νέο στόχο: την πρωτεΐνη Tenascin-C (TNC), η οποία παράγεται και απελευθερώνεται στο περιβάλλον του όγκου. Στοχεύοντας την TNC, τα CAR-T κύτταρα προκαλούν μια σειρά από προφλεγμονώδεις αντιδράσεις που οδηγούν στο θάνατο των κυττάρων που την παράγουν.
Επόμενα βήματα για κλινικές δοκιμές
Ένα από τα προβλήματα που αντιμετωπίζουν οι επιστήμονες είναι η εμφάνιση μηχανισμών αντίστασης, οι οποίοι οδηγούν στην ταχεία εξάντληση των CAR-T κυττάρων. Η Valérie Dutoit αναφέρει ότι, εντοπίζοντας τρεις δείκτες εξάντλησης των κυττάρων και αναστέλλοντας τη δραστηριότητά τους, κατάφεραν να παρατείνουν σημαντικά την αποτελεσματικότητα των CAR-T κυττάρων σε ποντίκια με γλοιοβλάστωμα.
Τα ενθαρρυντικά αποτελέσματα της μελέτης ανοίγουν το δρόμο για κλινικές δοκιμές. «Στόχος μας είναι να δημιουργήσουμε γενετικά τροποποιημένα ανοσοκύτταρα που θα στοχεύουν σε πολλαπλούς στόχους ταυτόχρονα, ελπίζοντας να φτάσουμε σε όσο το δυνατόν περισσότερα καρκινικά κύτταρα», δηλώνει ο Denis Migliorini. Οι κλινικές δοκιμές αναμένονται να ξεκινήσουν σε περίπου ένα χρόνο και θα διεξαχθούν στη Γενεύη και τη Λωζάννη, με στόχο την προσαρμογή των CAR-T κυττάρων σε κάθε ασθενή για την εξάλειψη όσο το δυνατόν περισσότερων κυττάρων, ακόμα και σε περιπτώσεις κυτταρικής ετερογένειας.